Tỷ lệ mắc ung thư đại tràng đang gia tăng trên toàn thế giới, trở thành mối lo ngại lớn đối với sức khỏe cộng đồng. Điều đáng nói là phần lớn trường hợp có thể được kiểm soát nếu phát hiện ở giai đoạn sớm. Hãy cùng tìm hiểu những thông tin quan trọng nhất về nguyên nhân, dấu hiệu và hướng điều trị trong bài viết sau.
Ung thư đại tràng là gì?
Ung thư đại tràng (K đại tràng) là tình trạng ác tính phát sinh tại đại tràng - đoạn dài nhất của ruột già. Đây là một trong những loại ung thư thường gặp ở cả nam và nữ.
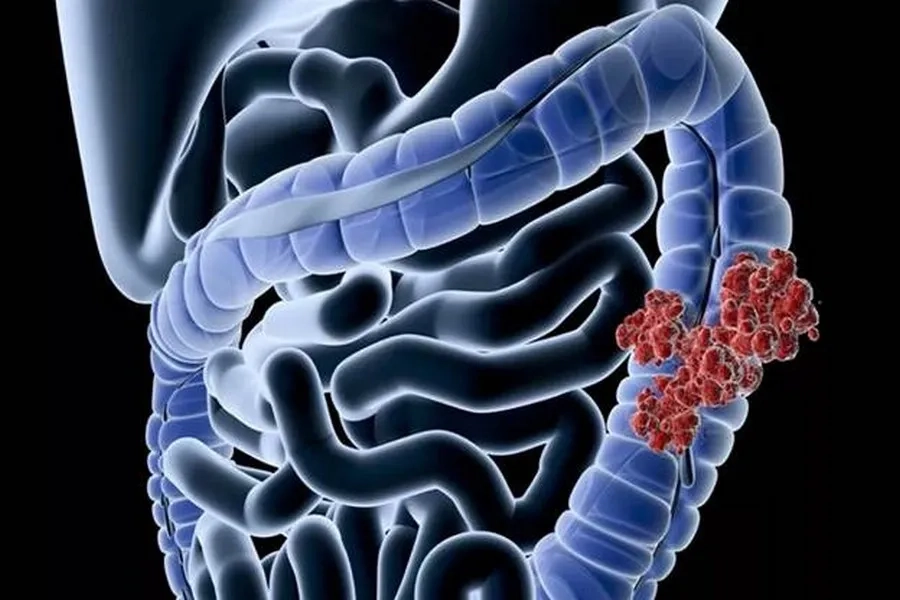
Thành đại tràng được cấu tạo từ nhiều lớp khác nhau. Ung thư thường bắt đầu từ các tế bào lót ở lớp niêm mạc bên trong, phần lớn liên quan đến sự biến đổi và phát triển bất thường của các polyp đại tràng. Khi hình thành, tế bào ung thư có thể xâm nhập vào hệ mạch máu hoặc mạch bạch huyết - những ống nhỏ đảm nhiệm việc vận chuyển dịch và chất thải trong cơ thể.
Từ đây, tế bào ung thư có thể theo dòng bạch huyết lan ra các hạch gần kề. Nếu không được kiểm soát kịp thời, chúng tiếp tục di chuyển đến các cơ quan xa hơn - tạo thành tổn thương thứ phát, hay còn gọi là ung thư di căn.
Hình ảnh minh họa khối u ác tính phát triển trong lòng đại tràng
Dấu hiệu nhận biết ung thư đại tràng
Ở giai đoạn sớm, K đại tràng thường không gây dấu hiệu rõ ràng nên nhiều người khó nhận biết. Khi bệnh tiến triển, biểu hiện sẽ khác nhau tùy theo vị trí và kích thước của khối u trong ruột già.
Những dấu hiệu có thể gặp gồm có:
- Thói quen đi tiêu thay đổi bất thường, như tiêu chảy hoặc táo bón kéo dài hơn bình thường.
- Xuất hiện máu trong phân hoặc chảy máu ở trực tràng.
- Vùng bụng khó chịu dai dẳng, có thể là đau âm ỉ, đầy hơi hoặc co thắt.
- Đi vệ sinh xong nhưng bụng vẫn nặng, như chưa đi hết.
- Cơ thể mệt mỏi, rã rời, thiếu sinh lực.
- Sụt cân không rõ nguyên nhân dù không ăn kiêng hay thay đổi sinh hoạt.
Những biểu hiện này không phải lúc nào cũng do ung thư, nhưng nếu kéo dài hoặc lặp lại nhiều lần thì bạn nên đi khám để được kiểm tra sớm.

Rối loạn tiêu hóa thường xuyên là triệu chứng không nên chủ quan
Nguyên nhân và yếu tố nguy cơ gây K đại tràng
Hiện nay, nguyên nhân chính xác gây K đại tràng vẫn chưa được xác định rõ trong phần lớn trường hợp.
Bệnh hình thành khi các tế bào trong đại tràng xuất hiện những biến đổi bất thường trong DNA - “bản hướng dẫn” điều khiển hoạt động và vòng đời của tế bào. Khi DNA bị thay đổi, tế bào có thể tăng sinh nhanh hơn bình thường và không chết đi theo chu trình tự nhiên như các tế bào khỏe mạnh.
Sự tích tụ quá nhiều tế bào bất thường dần tạo thành khối u. Những tế bào này có khả năng xâm lấn và làm tổn thương các mô lành xung quanh. Theo thời gian, một số tế bào ung thư có thể tách ra, di chuyển đến cơ quan khác trong cơ thể. Khi ung thư lan sang vị trí mới như vậy, tình trạng này được gọi là ung thư di căn.
Dưới đây là các yếu tố có thể làm tăng nguy cơ mắc K đại tràng bạn nên lưu ý:
1. Tuổi tác
Ung thư đại tràng có thể xuất hiện ở bất kỳ độ tuổi nào. Tuy vậy, phần lớn trường hợp được chẩn đoán ở người trên 50 tuổi. Những năm gần đây, số người trẻ dưới 50 mắc bệnh đang có xu hướng tăng lên, nhưng nguyên nhân của sự thay đổi này vẫn chưa được xác định rõ.
2. Chủng tộc da đen
Tại Hoa Kỳ, thống kê cho thấy người da đen có khả năng mắc K đại tràng cao hơn so với các nhóm chủng tộc khác.
3. Có bệnh sử liên quan đến ung thư đại tràng hay polyp trong đại tràng
Nếu trước đây bạn từng bị bệnh liên quan đại tràng hoặc đã phát hiện có polyp trong đại tràng, nguy cơ mắc ung thư đại tràng trong tương lai sẽ cao hơn so với người chưa từng gặp các tình trạng này.
4. Viêm ruột mạn tính
Những bệnh lý khiến ruột bị viêm kéo dài và dai dẳng có thể làm tăng nguy cơ mắc ung thư đại tràng. Trong đó thường gặp nhất là viêm loét đại tràng và bệnh Crohn.
5. Các hội chứng di truyền làm tăng nguy cơ mắc K đại tràng
Một số biến đổi trong DNA có thể được truyền từ thế hệ này sang thế hệ khác trong gia đình, làm tăng khả năng mắc ung thư đại tràng. Hai tình trạng di truyền thường gặp liên quan đến nguy cơ này là bệnh đa polyp tuyến gia đình (FAP) và hội chứng Lynch.
6. Có người thân bị ung thư đại tràng trước đây
Nguy cơ mắc K đại tràng sẽ cao hơn nếu trong gia đình bạn có người từng mắc bệnh này. Khi có từ hai người thân trở lên bị ung thư đại tràng hoặc ung thư trực tràng, mức độ rủi ro có thể tăng lên đáng kể.
7. Chế độ ăn uống thiếu khoa học
Ăn quá nhiều thịt đỏ như thịt bò, thịt heo, thịt cừu hoặc các loại nội tạng, cùng với thực phẩm chế biến sẵn như xúc xích hay thịt hộp, có thể làm tăng nguy cơ mắc ung thư. Ngoài ra, khi thực phẩm được nấu ở nhiệt độ quá cao, chẳng hạn chiên hoặc nướng cháy, có thể hình thành những chất không có lợi cho sức khỏe.
Vì vậy, bạn nên duy trì chế độ ăn cân bằng hơn: tăng cường rau xanh, trái cây và ngũ cốc nguyên hạt, đồng thời hạn chế thịt đỏ và thực phẩm chế biến sẵn để góp phần giảm nguy cơ ung thư.
8. Không tập thể dục thường xuyên
Những người ít vận động hoặc có lối sống ít hoạt động thể chất thường có nguy cơ mắc bệnh cao hơn. Việc duy trì thói quen tập luyện đều đặn có thể góp phần làm giảm nguy cơ này.
9. Bệnh tiểu đường
Người bị tiểu đường hoặc có tình trạng kháng insulin thường có nguy cơ mắc K đại tràng cao hơn so với người không gặp các vấn đề này.
10. Béo phì
Người thừa cân hoặc béo phì có khả năng mắc ung thư đại tràng cao hơn so với người có cân nặng khỏe mạnh. Tình trạng béo phì cũng liên quan đến nguy cơ tử vong do K đại tràng cao hơn.
11. Hút thuốc
Những người có thói quen hút thuốc lá thường có nguy cơ mắc bệnh cao hơn so với người không hút thuốc.
12. Uống rượu
Việc uống rượu với lượng lớn hoặc trong thời gian dài có thể làm tăng khả năng mắc K đại tràng.
13. Tiền sử xạ trị vùng bụng
Người từng xạ trị vùng bụng để điều trị ung thư khác có thể tăng nguy cơ mắc ung thư đại tràng về lâu dài.
Hút thuốc lá và lạm dụng rượu bia làm gia tăng khả năng tổn thương đại tràng
Phương pháp chẩn đoán ung thư đại tràng
Trước hết, bác sĩ sẽ thăm khám lâm sàng và hỏi kỹ về các biểu hiện bất thường như đau bụng, rối loạn tiêu hóa, đi ngoài ra máu… Đồng thời, người bệnh cũng được khai thác tiền sử bệnh cá nhân và gia đình để đánh giá nguy cơ. Khi có dấu hiệu nghi ngờ xuất hiện khối u tại đại tràng, bác sĩ sẽ yêu cầu thực hiện thêm các xét nghiệm và phương pháp chẩn đoán chuyên sâu để đánh giá và xác định rõ tình trạng bệnh.
1. Nội soi đại tràng
Đây là phương pháp quan trọng để quan sát trực tiếp bên trong lòng đại tràng. Thông qua nội soi, bác sĩ có thể phát hiện polyp, vùng niêm mạc bất thường hoặc tổn thương nghi ngờ ung thư. Đồng thời, mẫu mô nghi ngờ có thể được lấy ngay trong quá trình nội soi để làm xét nghiệm.
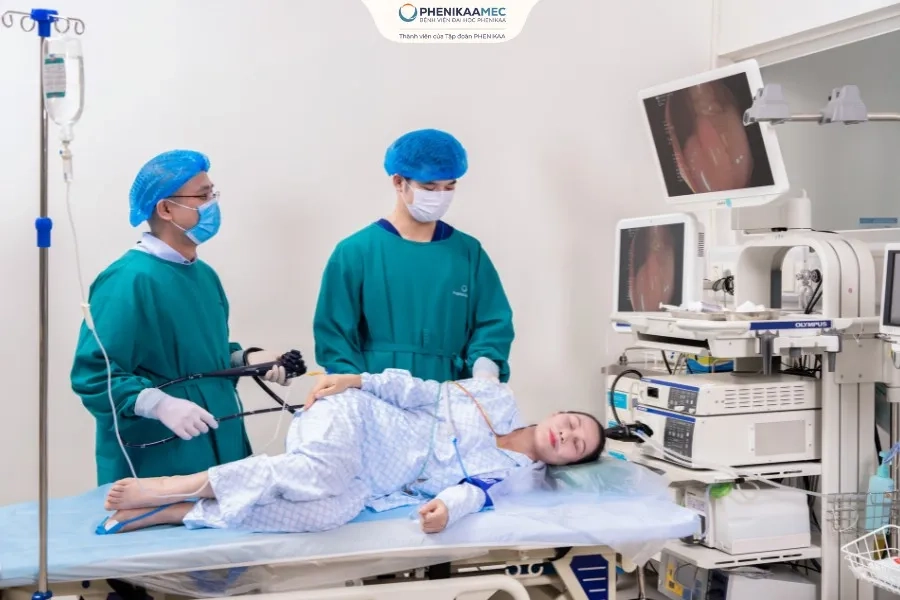
Bác sĩ thực hiện nội soi để quan sát trực tiếp niêm mạc đại tràng
2. Sinh thiết
Mẫu mô hoặc tế bào được lấy ra sẽ được gửi đến phòng giải phẫu bệnh để soi dưới kính hiển vi. Kết quả sinh thiết giúp xác định có tế bào ác tính hay không và là cơ sở quan trọng để chẩn đoán chính xác ung thư đại tràng.
3. Siêu âm ổ bụng
Phương pháp này không phải lúc nào cũng phát hiện rõ khối u trong đại tràng do hơi và thức ăn trong ruột có thể cản trở hình ảnh siêu âm. Tuy vậy, siêu âm vẫn giúp nhận biết những dấu hiệu gián tiếp như thành đại tràng dày lên bất thường hoặc tình trạng tắc ruột.
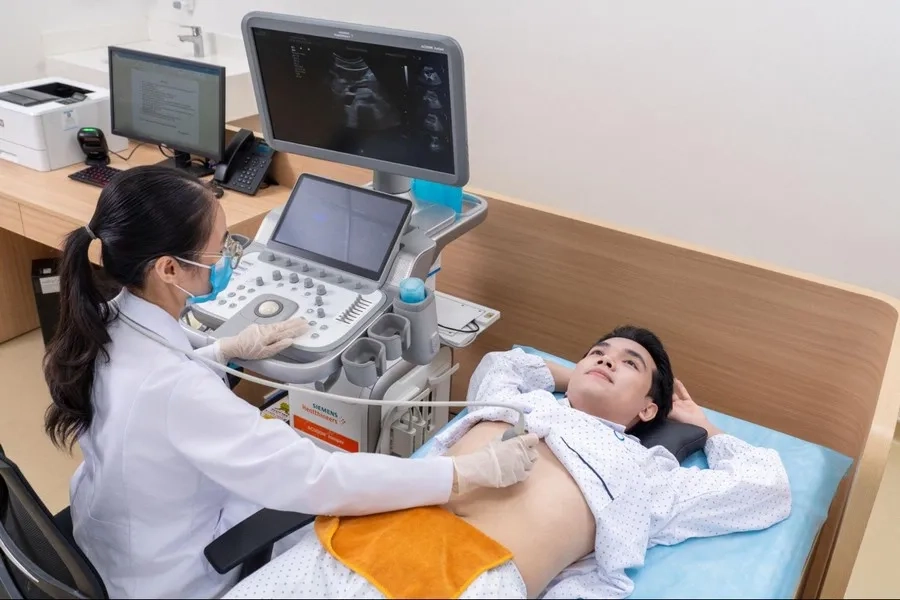
Siêu âm ổ bụng là một trong những phương pháp chẩn đoán bất thường ở đại tràng
4. Xét nghiệm tìm máu ẩn trong phân
Xét nghiệm này giúp phát hiện lượng máu nhỏ trong phân mà mắt thường không nhìn thấy được. Sự xuất hiện của máu có thể liên quan đến polyp, K đại tràng hoặc các bệnh lý khác của đường ruột.
5. Chụp CT hoặc MRI
Chụp cắt lớp vi tính (CT) và cộng hưởng từ (MRI) giúp đánh giá chi tiết hình dạng, kích thước khối u và mức độ xâm lấn vào các mô xung quanh. Ngoài ra, các kỹ thuật này còn hỗ trợ kiểm tra xem ung thư có lan sang cơ quan khác hay chưa.
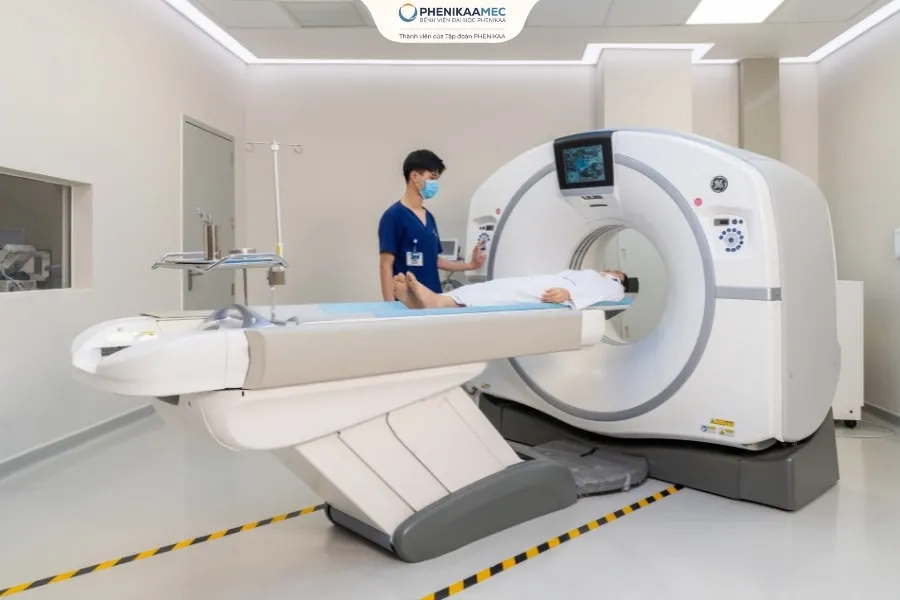
Chụp CT là phương pháp hiện đại giúp chẩn đoán ung thư
Bệnh ung thư đại tràng có nguy hiểm không?
Liệu ung thư đại tràng có thực sự nguy hiểm? Đây là câu hỏi mà nhiều người đặt ra khi nghe đến căn bệnh này. Nếu được chẩn đoán sớm, khả năng kiểm soát bệnh và kéo dài thời gian sống sẽ cao hơn đáng kể.
Với K đại tràng, tiên lượng thường được chia theo 4 giai đoạn chính:
- Giai đoạn 1: Tỷ lệ sống thêm 5 năm khoảng 90%. Lúc này, tế bào ung thư mới khu trú ở lớp niêm mạc đại tràng nên việc điều trị tương đối thuận lợi, chủ yếu là phẫu thuật.
- Giai đoạn 2: Tỷ lệ sống thêm 5 năm dao động 80 - 83%. Khối u đã xâm lấn sâu hơn vào thành đại tràng hoặc mô lân cận nhưng chưa lan đến hạch bạch huyết. Phẫu thuật vẫn có thể mang lại hiệu quả tốt.
- Giai đoạn 3: Tỷ lệ sống thêm 5 năm khoảng 60%. Ung thư đã lan tới hạch bạch huyết, do đó điều trị thường cần kết hợp nhiều phương pháp như phẫu thuật, hóa trị hoặc xạ trị.
- Giai đoạn 4: Tỷ lệ sống thêm 5 năm khoảng 13–14% theo dữ liệu SEER (Surveillance, Epidemiology, and End Results). Con số này đang cải thiện dần nhờ các phương pháp điều trị mới. Đây là giai đoạn muộn khi tế bào ung thư đã di căn đến các cơ quan khác như gan, phổi, xương… Việc điều trị chủ yếu nhằm kéo dài thời gian sống và giảm triệu chứng.
Có thể thấy, bệnh trở nên đặc biệt nguy hiểm khi tiến triển đến giai đoạn 3 và 4. Ở thời điểm này, người bệnh dễ đối mặt với nhiều biến chứng như tắc ruột, thủng ruột hoặc ung thư lan sang cơ quan khác, gây ảnh hưởng nặng nề đến sức khỏe. Theo thống kê năm 2020 của Globocan tại Việt Nam (số liệu gần nhất được công bố), có 6.448 ca mắc mới và 3.445 trường hợp tử vong.
Bạn nên đi thăm khám để được bác sĩ chuyên khoa tư vấn phác đồ điều trị cá thể hóa
Các phương pháp điều trị ung thư đại tràng
Hiện nay, y học đã có nhiều phương pháp điều trị ung thư đại tràng giúp cải thiện đáng kể tiên lượng sống. Mỗi phương pháp sẽ có chỉ định riêng, có thể thực hiện đơn lẻ hoặc kết hợp để tối ưu kết quả. Tại Bệnh viện Đại học Phenikaa, phác đồ điều trị được xây dựng phù hợp với từng người bệnh dựa trên việc cập nhật các hướng điều trị tiên tiến trên thế giới.
1. Cắt hớt niêm mạc nội soi (EMR – Endoscopic Mucosal Resection)
Cắt hớt niêm mạc nội soi (EMR) là một kỹ thuật nội soi can thiệp được sử dụng phổ biến trong điều trị các tổn thương niêm mạc đường tiêu hóa giai đoạn sớm, đặc biệt là các khối u kích thước nhỏ dưới 20mm và có ranh giới rõ ràng.
Bác sĩ tiêm dung dịch vào dưới lớp niêm mạc tại vị trí tổn thương — thường là nước muối sinh lý hoặc dung dịch nâng niêm mạc chuyên dụng. Bước này tạo một lớp đệm giữa niêm mạc và lớp cơ bên dưới, giúp nâng tổn thương lên và giảm nguy cơ tổn thương sâu khi cắt. Tiếp theo, bác sĩ dùng vòng thắt kim loại (snare) để kẹp và cắt bỏ khối tổn thương bằng dòng điện cao tần.
2. Cắt tách dưới niêm mạc nội soi (ESD – Endoscopic Submucosal Dissection)
Cắt tách dưới niêm mạc nội soi (ESD) là kỹ thuật nội soi tiên tiến, cho phép bóc tách và loại bỏ triệt để các tổn thương niêm mạc, kể cả những khối u có kích thước lớn >20mm, trong một mảnh duy nhất.
Bác sĩ sử dụng các loại dao nội soi chuyên dụng để rạch niêm mạc bao quanh tổn thương, sau đó tiến hành bóc tách trực tiếp lớp dưới niêm mạc nhằm loại bỏ toàn bộ khối u một cách nguyên khối (en-bloc resection). Trong quá trình thực hiện, bác sĩ đồng thời kiểm soát cầm máu bằng các dụng cụ hỗ trợ nội soi để đảm bảo an toàn.
3. Phẫu thuật
Phẫu thuật là phương pháp điều trị được áp dụng phổ biến trong nhiều giai đoạn ung thư đại tràng, đặc biệt khi khối u còn khả năng cắt bỏ. Sau mổ, người bệnh có thể cần hóa trị hoặc xạ trị bổ sung để tiêu diệt tế bào ung thư còn lại và giảm nguy cơ tái phát.
Trong quá trình phẫu thuật, bác sĩ sẽ cắt bỏ đoạn đại tràng chứa khối u cùng các hạch bạch huyết lân cận. Hiện nay, kỹ thuật mổ nội soi (mổ lỗ nhỏ) được ưu tiên vì giúp hạn chế sẹo lớn, ít đau hơn, hồi phục nhanh và giảm nguy cơ nhiễm trùng. Một số trường hợp phức tạp có thể cần kết hợp mổ hở, nhưng vẫn cố gắng đảm bảo đường mổ ngắn và an toàn cho người bệnh.
4. Hóa trị
Hóa trị là phương pháp dùng thuốc đặc trị nhằm tiêu diệt hoặc kìm hãm sự phát triển của tế bào ung thư. Trong K đại tràng, hóa trị thường được chỉ định sau phẫu thuật, nhất là khi khối u lớn hoặc đã lan đến hạch bạch huyết. Mục đích là loại bỏ các tế bào ung thư còn sót lại và giảm nguy cơ tái phát.
Trong một số trường hợp, hóa trị được thực hiện trước mổ để làm nhỏ kích thước khối u, giúp quá trình phẫu thuật thuận lợi hơn.
Đối với những người bệnh không thể phẫu thuật hoặc đã có di căn xa, hóa trị giúp kiểm soát triệu chứng và làm chậm tiến triển bệnh. Phương pháp này đôi khi được kết hợp với xạ trị để tăng hiệu quả điều trị.
5. Xạ trị
Xạ trị sử dụng chùm năng lượng cao - thường là tia X (xạ trị photon) - để tiêu diệt tế bào ung thư tại vị trí khối u. Trong một số trường hợp đặc biệt, bác sĩ có thể cân nhắc xạ trị proton nhằm giảm thiểu ảnh hưởng đến mô lành xung quanh.
Trong điều trị K đại tràng, xạ trị có thể được thực hiện trước phẫu thuật nhằm thu nhỏ khối u, giúp việc cắt bỏ thuận lợi hơn. Trường hợp không thể mổ, xạ trị được áp dụng để giảm triệu chứng như đau hoặc chèn ép. Ở một số người bệnh, xạ trị được kết hợp đồng thời với hóa trị để tăng hiệu quả điều trị.
6. Liệu pháp nhắm mục tiêu (Targeted Therapy)
Liệu pháp nhắm mục tiêu là phương pháp sử dụng thuốc tác động trực tiếp vào các phân tử hoặc cơ chế đặc hiệu giúp tế bào ung thư phát triển. Khi những “điểm đích” này bị ức chế, tế bào ung thư sẽ suy yếu và dần bị tiêu diệt. Ví dụ, các thuốc như bevacizumab (ức chế tạo mạch) hoặc cetuximab (kháng thể kháng EGFR) thường được sử dụng, tùy thuộc vào kết quả xét nghiệm đột biến gen KRAS và RAS của từng người bệnh.
Phương pháp này thường được phối hợp với hóa trị để tăng hiệu quả điều trị, đặc biệt ở người mắc K đại tràng giai đoạn muộn hoặc đã tiến triển.
7. Liệu pháp miễn dịch
Liệu pháp miễn dịch là phương pháp sử dụng thuốc nhằm kích hoạt hoặc tăng cường khả năng nhận diện và tiêu diệt tế bào ung thư. Bình thường, hệ miễn dịch có nhiệm vụ bảo vệ cơ thể trước tác nhân gây hại. Tuy nhiên, tế bào ung thư có thể “né tránh” sự phát hiện này. Liệu pháp miễn dịch giúp hệ miễn dịch nhận diện đúng mục tiêu và tấn công khối u hiệu quả hơn.
Phương pháp này chủ yếu được áp dụng cho người mắc ung thư đại tràng giai đoạn tiến triển có đặc điểm MSI-H (mất ổn định vi vệ tinh cao) hoặc dMMR (thiếu hụt sửa chữa mismatch DNA) - đây là yếu tố dự đoán khả năng đáp ứng với liệu pháp miễn dịch.
8. Chăm sóc giảm nhẹ
Chăm sóc giảm nhẹ là hình thức chăm sóc y tế tập trung vào việc kiểm soát đau đớn và các triệu chứng khó chịu ở người mắc bệnh nặng. Hoạt động này do đội ngũ chuyên môn gồm bác sĩ, điều dưỡng và các chuyên gia được đào tạo bài bản phối hợp thực hiện, với mục tiêu nâng cao chất lượng sống cho cả người bệnh và gia đình.
Đây không phải là phương pháp thay thế điều trị ung thư mà là phần hỗ trợ song song. Khi kết hợp cùng các biện pháp điều trị phù hợp, chăm sóc giảm nhẹ giúp người bệnh cảm thấy thoải mái hơn, cải thiện tinh thần và có thể kéo dài thời gian sống.
Cách phòng ngừa K đại tràng
Phòng ngừa ung thư đại tràng không chỉ dựa vào một biện pháp đơn lẻ mà cần kết hợp giữa tầm soát định kỳ và xây dựng lối sống lành mạnh. Việc chủ động phát hiện sớm các tổn thương tiền ung thư, đặc biệt là polyp đại tràng, đóng vai trò then chốt giúp giảm đáng kể nguy cơ tiến triển thành ung thư.
1. Tầm soát ung thư đại tràng
Tầm soát định kỳ là bước can thiệp quan trọng nhất giúp phát hiện ung thư đại tràng trước khi triệu chứng xuất hiện. Các chuyên gia khuyến cáo nên thực hiện nội soi đại tràng từ sau 45 tuổi, hoặc sớm hơn ở những người có yếu tố nguy cơ như tiền sử gia đình mắc ung thư đường tiêu hóa, viêm đại tràng mạn tính hoặc hội chứng polyp di truyền.
Trong quá trình tầm soát, nội soi không chỉ giúp quan sát trực tiếp toàn bộ niêm mạc đại tràng mà còn cho phép can thiệp ngay như sinh thiết hoặc cắt bỏ polyp – yếu tố tiền ung thư quan trọng nhất. Đây là ưu điểm vượt trội giúp giảm đáng kể nguy cơ tiến triển thành ung thư trong tương lai.
Hiện nay, người bệnh có thể lựa chọn tầm soát tại Trung tâm Tiêu hóa – Bệnh viện Đại học Phenikaa, một trong những đơn vị chuyên sâu về nội soi và bệnh lý tiêu hóa. Trung tâm quy tụ đội ngũ chuyên gia giàu kinh nghiệm trong lĩnh vực nội soi can thiệp và chẩn đoán sớm các bệnh lý về đường tiêu hóa, được đào tạo bài bản và cập nhật thường xuyên các kỹ thuật hiện đại.
Bên cạnh đó, Trung tâm ứng dụng hệ thống nội soi Olympus EVIS X1 CV1500 tiêu chuẩn Nhật Bản , độ phân giải cao, hỗ trợ phóng đại hình ảnh và phát hiện tổn thương rất nhỏ trên niêm mạc. Cùng với phương pháp gây mê Target – Controlled Infusion (TCI) cá thể hóa giúp quá trình tầm soát diễn ra chính xác hơn, an toàn hơn và giúp nâng cao hiệu quả phát hiện sớm các tổn thương tiền ung thư.
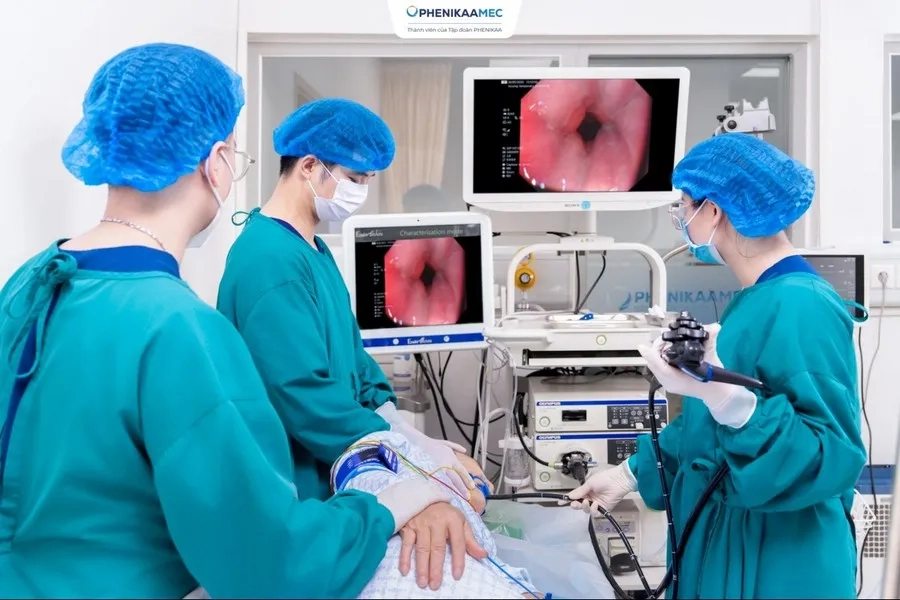
Nội soi tiêu hóa là biện pháp hỗ trợ phát hiện sớm tổn thương hệ tiêu hóa
2. Thay đổi lối sống khoa học
Bên cạnh tầm soát định kỳ, việc điều chỉnh lối sống đóng vai trò quan trọng trong việc giảm nguy cơ mắc ung thư đại tràng về lâu dài. Một chế độ sinh hoạt lành mạnh giúp cải thiện chức năng tiêu hóa và hạn chế các yếu tố gây tổn thương niêm mạc ruột. Bạn nên:
- Hạn chế thịt đỏ như thịt bò, thịt cừu vì tiêu thụ quá nhiều và thường xuyên có thể làm tăng nguy cơ mắc bệnh.
- Giảm ăn thực phẩm chế biến sẵn, đồ chiên nướng nhiều dầu mỡ để hạn chế các chất có hại cho niêm mạc ruột.
- Tránh rượu bia và thuốc lá vì đây là những yếu tố làm tổn thương tế bào đường tiêu hóa và gia tăng nguy cơ ung thư.
- Bổ sung nhiều rau xanh, trái cây giàu chất xơ để hỗ trợ đào thải chất độc và bảo vệ đại tràng.
- Duy trì tập luyện thể dục đều đặn nhằm tăng cường tiêu hóa, kiểm soát cân nặng và giảm nguy cơ mắc bệnh.
Kết luận
Ung thư đại tràng là bệnh lý nghiêm trọng, nhưng hoàn toàn có thể kiểm soát được nếu phát hiện đúng lúc. Đừng để những triệu chứng như rối loạn tiêu hóa kéo dài hay đi ngoài ra máu bị bỏ qua. Nếu bạn có bất kỳ lo lắng nào về sức khỏe đường ruột, đội ngũ chuyên gia tại Trung tâm Tiêu hóa – Bệnh viện Đại học Phenikaa sẵn sàng đồng hành cùng bạn. Đặt lịch tư vấn qua hotline 1900 886648.